物忘れ外来(認知症) dementia
当院の物忘れ外来(認知症)について
当院では、物忘れ外来を行っています。
物忘れは、早期診断・早期治療によって、症状を改善させたり進行を遅らせたりすることが可能となってきました。
治療可能なものは、原因に応じて治療を行っていきます。
興奮、幻覚、妄想などの症状が強いときは、それを抑える薬を服用することもあります。 物忘れの原因をなるべく早く調べ、正しく、早期に対処することが必要です。
当院では、ご家族の相談も行っております。
物忘れには加齢による正常な場合と病的な認知症によるものとがあり、早期診断が重要となります。
物忘れ外来では、ちょっとした物忘れが病的認知症によるものかどうかを診断し治療を行います。
物忘れは、早期診断・早期治療によって、症状を改善させたり進行を遅らせたりすることが可能となってきました。
治療可能なものは、原因に応じて治療を行っていきます。
興奮、幻覚、妄想などの症状が強いときは、それを抑える薬を服用することもあります。 物忘れの原因をなるべく早く調べ、正しく、早期に対処することが必要です。
当院では、ご家族の相談も行っております。
物忘れには加齢による正常な場合と病的な認知症によるものとがあり、早期診断が重要となります。
物忘れ外来では、ちょっとした物忘れが病的認知症によるものかどうかを診断し治療を行います。

こんな症状じゃありませんか?
- もの忘れが目立つようになった。
- 同じことを何度もきく。
- 物事への興味や関心が乏しくなった。
- 日常生活の簡単なことができなくなった。
- 性格が変わった。
- しまい忘れを人のせいにする。
物忘れには、年齢による「正常な物忘れ」、認知症になりやすいとされる「軽い物忘れ」や「病気による物忘れ」があります。
病気による物忘れであっても、早期発見や適切な治療を行うことによって回復するものもあります。また治療の方法が無いとされてきたアルツハイマー型認知症などでも適切な薬物や生活指導を行うことで症状の改善が期待できます。
当院では「物忘れ」を早く発見し、適切な治療につなげられるように、専門医による神経学的検査、神経心理検査、画像検査などを用いて、総合的な診断・治療を行います。
最近、「軽度認知障害」という症状が重要視されています。
軽度認知障害とは、年齢を考慮しても物忘れが強いが、日常生活に問題なく、検査でも正常な状態を指します。
しかし、1年あたり平均12%の割合で認知症に進展し、6年でおよそ80%が認知症に至ったという報告があります。
軽度認知障害の場合に、適切な生活指導や治療をすることにより、認知症への進展を遅らせることがあります。
認知症を早期に発見し、治療に結びつけるためにも、このような症状がある場合は、ぜひ当院の認知症専門外来にご相談ください。
認知症患者数について
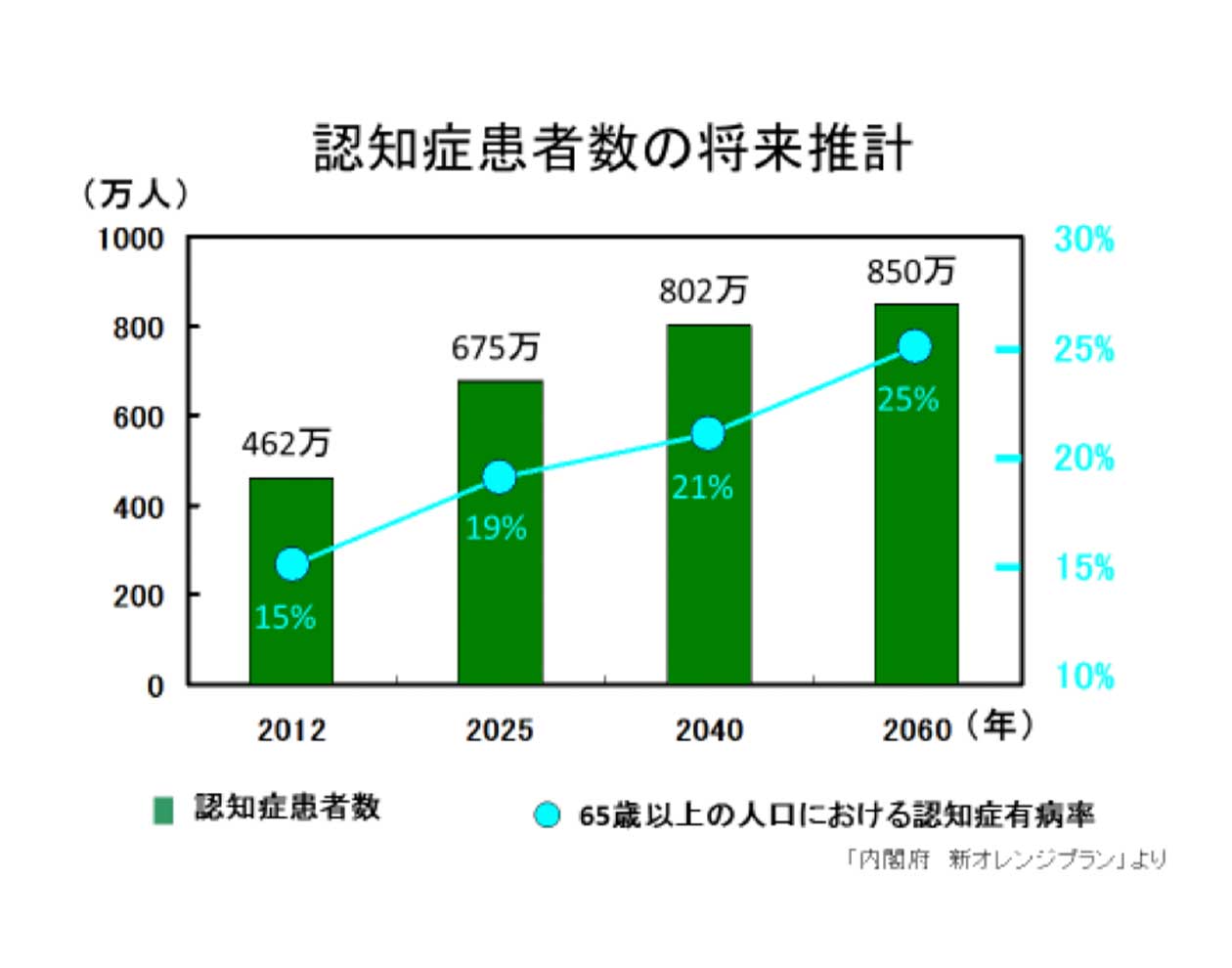
厚生労働省によりますと、2012年の時点で認知症患者数は約462万人に上り、認知症の前段階である軽度認知障害の高齢者も400万人と推計されました。
さらに、2015年の発表では、2025年には認知症患者は700万人を超え、軽度認知障害の高齢者も600万人に達し、実に、65歳以上では3人に1人が認知症患者とその予備軍となるようです。
認知症を正しく知って頂き、認知症になっても、いつまでも安心してこの町で暮らしていきましょう。
さらに、2015年の発表では、2025年には認知症患者は700万人を超え、軽度認知障害の高齢者も600万人に達し、実に、65歳以上では3人に1人が認知症患者とその予備軍となるようです。
このように、認知症は決して他人事ではありません。ところが、認知症が正しく理解されていないため、認知症を患っている人や家族が不幸になっていることも少なくありません。
認知症を正しく知って頂き、認知症になっても、いつまでも安心してこの町で暮らしていきましょう。
1.認知症の症状
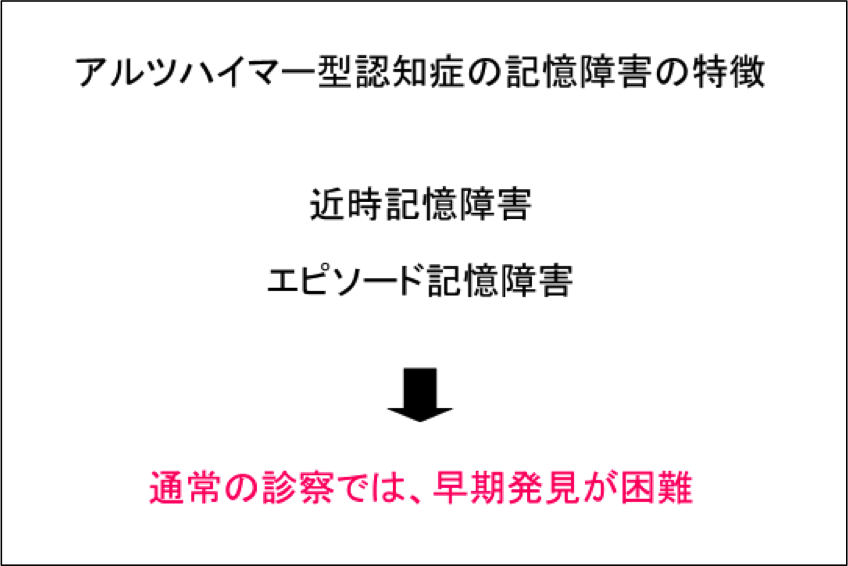
認知症の症状の内、最も重要な症状は記憶障害(物忘れ)ですが、認知症の記憶障害には特徴があります。
記憶の分類の仕方にはいくつかありますが、時間による記憶は、1分以内の即時記憶、数分後までの近時記憶、数ヶ月あるいは数年以上前の遠隔記憶に分けられます。
アルツハイマー型認知症では、早期から近時記憶が障害させることが特徴です。
つまり、数分~数時間前の記憶が消えているのです。
介護者の方が、「おじいちゃんは昔のことは覚えているのですが。」とよく言いますが、それは昔の記憶(遠隔記憶)しか残っていないためです。
記憶の分類の仕方にはいくつかありますが、時間による記憶は、1分以内の即時記憶、数分後までの近時記憶、数ヶ月あるいは数年以上前の遠隔記憶に分けられます。
アルツハイマー型認知症では、早期から近時記憶が障害させることが特徴です。
つまり、数分~数時間前の記憶が消えているのです。
介護者の方が、「おじいちゃんは昔のことは覚えているのですが。」とよく言いますが、それは昔の記憶(遠隔記憶)しか残っていないためです。

記憶(内容による分類)
内容による分類では、頭で覚える陳述的記憶、体で覚える非陳述的記憶に大きく分けられます。
陳述的記憶には、エピソード記憶と意味記憶があります。エピソード記憶とは、個人的体験に関する記憶で、時間や場所、そしてそのときの感情も含まれます。
意味記憶とは、知識的な記憶で、たとえば、「1600年は関が原の合戦」のような記憶です。
非陳述的記憶の手続き記憶とは、自転車の乗り方や泳ぎ方などの記憶です。
アルツハイマー型認知症では、初期からエピソード記憶が障害されますが、意味記憶や手続き記憶は比較的保たれます。
アルツハイマー型認知症の場合、初期では近時記憶とエピソード記憶が障害されるのが特徴です。
つまり、これらの記憶障害を持っている人だけからでは、記憶障害を確認することができません。
認知症を患っている人に関する過去の正しい出来事(情報)がない場合、記憶障害の判定はできないことになります。
認知症を患っている人が、長い間、かかりつけ医に通院されている場合でも、通常の診察では、かかりつけ医の先生が記憶障害を早期に発見ができないわけです。
つまり、これらの記憶障害を持っている人だけからでは、記憶障害を確認することができません。
認知症を患っている人に関する過去の正しい出来事(情報)がない場合、記憶障害の判定はできないことになります。
認知症を患っている人が、長い間、かかりつけ医に通院されている場合でも、通常の診察では、かかりつけ医の先生が記憶障害を早期に発見ができないわけです。
その他の症状として、失認や失行などが見られることがあります。
失認とは、視覚や聴覚など感覚障害がないにもかかわらず、対象が何であるかを分らないことです。通いなれている道に迷うのも失認です。失行とは、運動障害がないにもかかわらず、ある行為ができないことです。
歯ブラシを持たせても、歯磨きをつけたり、歯を磨く行為ができません。
入浴の場合も、浴槽を目の前にしても、服を脱いだり浴槽に入ることができません。また、電子レンジを操作することができません。
失認とは、視覚や聴覚など感覚障害がないにもかかわらず、対象が何であるかを分らないことです。通いなれている道に迷うのも失認です。失行とは、運動障害がないにもかかわらず、ある行為ができないことです。
歯ブラシを持たせても、歯磨きをつけたり、歯を磨く行為ができません。
入浴の場合も、浴槽を目の前にしても、服を脱いだり浴槽に入ることができません。また、電子レンジを操作することができません。

言葉を理解し、操作できなくなることを失語といいます。具体的には、普通の会話で「あれ」、「それ」という代名詞を使うことが多くなります。
それが進行すると、人と接することが億劫になり、引きこもりがちになります、重症になると、全く言葉を発せなくなり、ただ笑ったり怒ったりするだけとなります。
また、ある行為をするには、段取りを立てて、効率的に実行する必要があります。そのような機能を実行機能といいますが、実行機能が障害されますと、洗濯や料理ができなくなります。
それが進行すると、人と接することが億劫になり、引きこもりがちになります、重症になると、全く言葉を発せなくなり、ただ笑ったり怒ったりするだけとなります。
また、ある行為をするには、段取りを立てて、効率的に実行する必要があります。そのような機能を実行機能といいますが、実行機能が障害されますと、洗濯や料理ができなくなります。

これまで甘党だったのが、辛党に変わるように、嗜好の変化が現れることがあります。
また、自発性が低下し、これまで、ゴルフやテニスなどよく行っていたのに、興味を持たなくなったり、デイサービスに行くのを嫌がるようになることがあります。
その他に、探し物がないときに、他の人が盗んだと訴える「物盗られ妄想」を代表とする妄想があります。
嫉妬妄想もあり、家族を困らせたりします。
また、自発性が低下し、これまで、ゴルフやテニスなどよく行っていたのに、興味を持たなくなったり、デイサービスに行くのを嫌がるようになることがあります。
その他に、探し物がないときに、他の人が盗んだと訴える「物盗られ妄想」を代表とする妄想があります。
嫉妬妄想もあり、家族を困らせたりします。

一般に、認知症は「中核症状」と「周辺症状」とに分けられます。中核症状は、脳機能低下によって現れる症状を指し、認知症では必ず見られます。
先ほどの記憶障害、失認、失行、実行機能障害などが中核症状です。また、生活や環境、周囲の人とのかかわりの中で起きてくる行動や心理の症状を周辺症状と言います。
たとえば、妄想、幻視、徘徊、暴言、抑うつなどがあり、行動・心理症状とも言われます。
認知症の経過中において、中核症状と違いまして、この周辺症状は認知症を患っている人によっては見られないことがあります。
周辺症状は介護者を困せることが多く、いつも大きな問題となります。
先ほどの記憶障害、失認、失行、実行機能障害などが中核症状です。また、生活や環境、周囲の人とのかかわりの中で起きてくる行動や心理の症状を周辺症状と言います。
たとえば、妄想、幻視、徘徊、暴言、抑うつなどがあり、行動・心理症状とも言われます。
認知症の経過中において、中核症状と違いまして、この周辺症状は認知症を患っている人によっては見られないことがあります。
周辺症状は介護者を困せることが多く、いつも大きな問題となります。

その他にも、重要な症状がいくつかあります。
一般に、認知症の症状は、身近な介護者にはひどく出て、たとえ身内の人でも時々でしか合わない人や目上の人には、軽く出ます。
たとえば、介護保険の調査員の前では、本人も頑張って認知症の症状は軽く出ます。「できないこと」を「できる」と言いますので、実際の介護度より低く判定されます。
そのため、介護者に、後で調査員に実際の状態を説明するよう指導する必要があります。
また、介護の大変さを、あまり介護に携わっていない身内の方に理解してもらえないこともあり、介護者の精神的ストレスを一層強くすることもあります。
たとえば、コップの水をこぼした時、「自分がこぼしたのではなく、さっきここを通っていた孫がこぼしたよ」と嘘をいったりします。
実は、本人の記憶には水をこぼした事柄がない訳ですので、「誰かがこぼした」ということになります。それで、いつも顔を見る孫が犯人となる訳です。
このため、患者としては嘘を言ったつもりではなく、正しいことを言っていることになります。
ですから、家族に対して、患者を責めないように指導し、認知症の症状であって、患者には悪意がないことを説明する必要があります。
介護者が前もって理解していれば、ストレスはずいぶん違うと思います。
実は、本人の記憶には水をこぼした事柄がない訳ですので、「誰かがこぼした」ということになります。それで、いつも顔を見る孫が犯人となる訳です。
このため、患者としては嘘を言ったつもりではなく、正しいことを言っていることになります。
ですから、家族に対して、患者を責めないように指導し、認知症の症状であって、患者には悪意がないことを説明する必要があります。
介護者が前もって理解していれば、ストレスはずいぶん違うと思います。

2.認知症になる病気とは
「認知症」は、病気の名前ではありません。以前は、「痴呆症」と言われていましたが、2005年から「認知症」と言われるようになりました。
すなわち、「認知症」とは、物忘れ、思考力や判断力の障害、人格の変化、感情の異常などの症状全般を指します。
認知症を来たす代表的な病気には、アルツハイマー型認知症、脳血管性認知症、レビー小体型認知症、そして前頭側頭型認知症などがあり、これら4つの病気で、認知症を来たす病気全体の9割近くを占めると思われます。
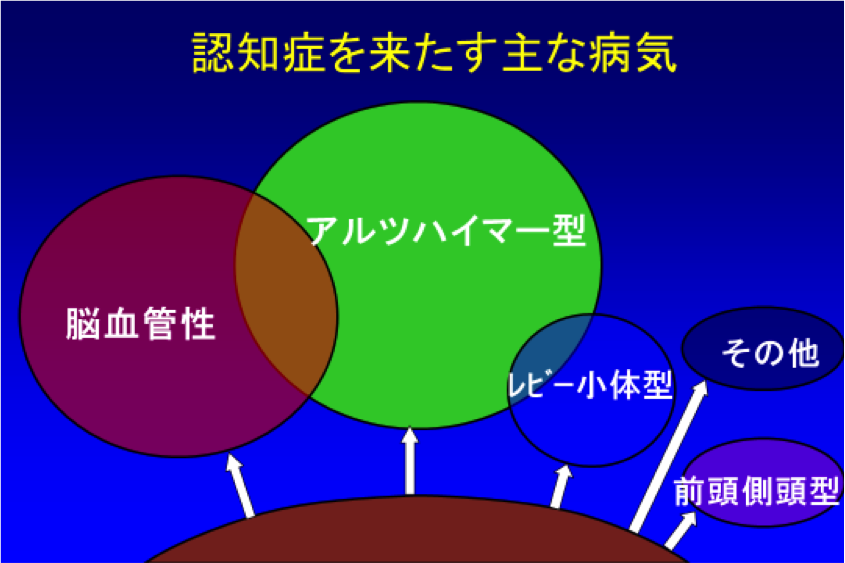
認知症をきたす病気として最も有名な病気は、アルツハイマー型認知症です。アルツハイマー型認知症は、脳の神経細胞が壊れていく病気です。
そのため、物忘れ、判断・理解力の低下などいろいろな症状が見られるようになります。
特徴的な症状として、取り繕い反応があります。
恥ずかしさや自尊心から、言い訳や言い逃れを言います。
たとえば、月日を尋ねますと、答えられない場合、「最近、新聞やテレビを見ていないので」など、言い訳を考えてくれます。
また、近くに家族がいますと、助けを求めようと家族の方を振り向きます。これが、振り向き反応です。
また、お金や通帳など大切なものをしまい込む傾向にあります。しまった場所を忘れてしまい、毎回探すことになります。
それが、物盗られ妄想に発展することがあります。
そのため、物忘れ、判断・理解力の低下などいろいろな症状が見られるようになります。
特徴的な症状として、取り繕い反応があります。
恥ずかしさや自尊心から、言い訳や言い逃れを言います。
たとえば、月日を尋ねますと、答えられない場合、「最近、新聞やテレビを見ていないので」など、言い訳を考えてくれます。
また、近くに家族がいますと、助けを求めようと家族の方を振り向きます。これが、振り向き反応です。
また、お金や通帳など大切なものをしまい込む傾向にあります。しまった場所を忘れてしまい、毎回探すことになります。
それが、物盗られ妄想に発展することがあります。

レビー小体型認知症は、初老期・老年期に発症し、認知症、幻視、パーキンソン病症状など症状が特徴です。
最初は、記憶障害は目立たないことが多く、洗面所とトイレを間違えたり、単純なミスが頻発します。
症状の変動が特徴で、ぼんやりしている時と、はっきりしている時があり、数分で変化する場合もあれば、1~2ヶ月の長期にわたって変動することもあります。
また、幻視も特徴があり、具体的で反復して現れます。人物、小動物、虫の幻視が多く、色彩や動きが少なく、声や音は伴いません。
たとえば、「知らない人が座敷に座っている(幻の同居人))、「近所の○○さんが私を監視している」、「夜中に隣の部屋を覗くと男の人が寝ていた」など、後で、家族や医師に幻視の内容について詳しく説明することできます。
また、幻視であることを自覚していることもあります。また、パーキンソン病症状、たとえば、手の振戦、筋固縮、歩行障害など見られることもあります。
その他、睡眠中に、大きい声で怒鳴ったり叫んだりしたり、手足をバタバタさせたりするREM睡眠行動異常もあります。
最初は、記憶障害は目立たないことが多く、洗面所とトイレを間違えたり、単純なミスが頻発します。
症状の変動が特徴で、ぼんやりしている時と、はっきりしている時があり、数分で変化する場合もあれば、1~2ヶ月の長期にわたって変動することもあります。
また、幻視も特徴があり、具体的で反復して現れます。人物、小動物、虫の幻視が多く、色彩や動きが少なく、声や音は伴いません。
たとえば、「知らない人が座敷に座っている(幻の同居人))、「近所の○○さんが私を監視している」、「夜中に隣の部屋を覗くと男の人が寝ていた」など、後で、家族や医師に幻視の内容について詳しく説明することできます。
また、幻視であることを自覚していることもあります。また、パーキンソン病症状、たとえば、手の振戦、筋固縮、歩行障害など見られることもあります。
その他、睡眠中に、大きい声で怒鳴ったり叫んだりしたり、手足をバタバタさせたりするREM睡眠行動異常もあります。

前頭側頭型認知症は、人格障害や情緒障害が初発症状で、記銘力障害は目立ちません。
非常に特徴的な症状があり、質問に対し考えようとしなかったり、立ち去り行動といわれ、勝手に部屋を出て行くなどあります。
また、万引きや盗食したりしますが、それを堂々とします。
人からは非常に身勝手に映ります。毎日同じ行動や食事をしたりする常同行動も特徴です。
初期では、多くの場合、頭部MRIは正常で、知能評価テストも高得点を取ることがあります。病識がなく、診察に非協力的です。
非常に特徴的な症状があり、質問に対し考えようとしなかったり、立ち去り行動といわれ、勝手に部屋を出て行くなどあります。
また、万引きや盗食したりしますが、それを堂々とします。
人からは非常に身勝手に映ります。毎日同じ行動や食事をしたりする常同行動も特徴です。
初期では、多くの場合、頭部MRIは正常で、知能評価テストも高得点を取ることがあります。病識がなく、診察に非協力的です。

脳梗塞、脳出血などの脳血管障害に起因して現れる認知症を脳血管性認知症と呼びます。
認知症状以外に、障害部位による種々の神経症候を伴うことがあります。たとえば、運動障害や感覚障害、時には、認知症状のみ見られる場合もあります。
一般に、認知症状は、意欲・自発性低下や遂行機能障害など前頭葉機能低下による症状が特徴です。
その他の多くの病気で知症を来たすことがあります。まれでない病気しては、慢性硬膜下血腫、正常圧水頭症などがあります。
これらは、通常の頭部MRIあるいはCT検査で診断がつき、さらに治療により認知症の症状は改善します。多量の安定剤や睡眠導入薬の服薬、甲状腺機能低下からも認知症を来たします。
認知症状以外に、障害部位による種々の神経症候を伴うことがあります。たとえば、運動障害や感覚障害、時には、認知症状のみ見られる場合もあります。
一般に、認知症状は、意欲・自発性低下や遂行機能障害など前頭葉機能低下による症状が特徴です。
その他の多くの病気で知症を来たすことがあります。まれでない病気しては、慢性硬膜下血腫、正常圧水頭症などがあります。
これらは、通常の頭部MRIあるいはCT検査で診断がつき、さらに治療により認知症の症状は改善します。多量の安定剤や睡眠導入薬の服薬、甲状腺機能低下からも認知症を来たします。

認知症を来す疾患の割合

認知症を来たす病気の割合は、アルツハイマー型認知症、脳血管性認知症、レビー小体型認知症、そして前頭側頭型認知症が続きます。
最近、認知症になる前駆期として、軽度認知障害・MCIという用語がよく使われています。
以前は、アルツハイマー型認知症や他の疾患など原因疾患に関係しない、あくまで臨床的概念でした。
そのため、いくつかの診断基準が提案されてきましたが、最近では、おおよそアルツハイマー型認知症の前駆状態を意味する用語として捉えることが多いと思います。
1年当たり平均12%の割合で認知症に進展し、6年でおよそ80%が認知症に至ったという報告があります。
以前は、アルツハイマー型認知症や他の疾患など原因疾患に関係しない、あくまで臨床的概念でした。
そのため、いくつかの診断基準が提案されてきましたが、最近では、おおよそアルツハイマー型認知症の前駆状態を意味する用語として捉えることが多いと思います。
1年当たり平均12%の割合で認知症に進展し、6年でおよそ80%が認知症に至ったという報告があります。

3.認知症の診断
認知症を来たす病気はたくさんあります。
検査をしないで、認知症はアルツハイマー病と決め付けてはいけません。検査により、正確な診断が必要です。
認知症で行われる検査は、主に、知能テストと頭部MRI(またはCT)です。なお、診断が困難な場合は、脳血流検査が行われることがあります。
検査をしないで、認知症はアルツハイマー病と決め付けてはいけません。検査により、正確な診断が必要です。
認知症で行われる検査は、主に、知能テストと頭部MRI(またはCT)です。なお、診断が困難な場合は、脳血流検査が行われることがあります。

よく使われる知能検査に長谷川式簡易知能評価があります。
アルツハイマー型認知症は、初期から見当識障害と近時記憶障害が特徴です。
そのため、項目2と、3つの簡単な言葉の記憶を再度確認する項目7の得点が低く出ます。
また、得点が19点前後で軽度、15点前後で中等度、10点以下なら高度と判断されることが多いです。
アルツハイマー型認知症は、初期から見当識障害と近時記憶障害が特徴です。
そのため、項目2と、3つの簡単な言葉の記憶を再度確認する項目7の得点が低く出ます。
また、得点が19点前後で軽度、15点前後で中等度、10点以下なら高度と判断されることが多いです。

典型的なアルツハイマー型認知症のMRIです。左の頭部のシェーマで示しているところでの縦切り(冠状断)です。
中央が正常画像で、右がアルツハイマー型認知症患者の画像です。そこでは、矢印で示していますように、正常と比較して海馬部分が黒く描出されています。
つまり、その部分の脳が萎縮したため、画像では黒く描出される脳脊髄液に置き換わっているのです。
中央が正常画像で、右がアルツハイマー型認知症患者の画像です。そこでは、矢印で示していますように、正常と比較して海馬部分が黒く描出されています。
つまり、その部分の脳が萎縮したため、画像では黒く描出される脳脊髄液に置き換わっているのです。

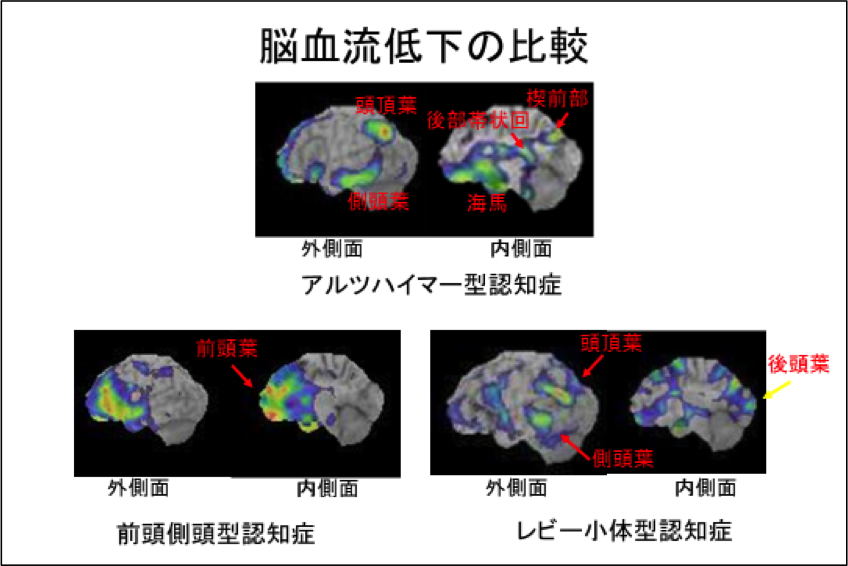
アルツハイマー型認知症、レビー小体型認知症、前頭側頭形認知症のそれぞれの脳血流画像です。
それぞれの疾患の画像で左側は、左大脳半球を左側から見た脳表面です。
右側は、右大脳半球の内側を左から、つまり内側から見た脳表面です。また、脳血流の低下の強さを、緑色より黄色、さらに赤色と言う順で表現しています。
血流低下パターンは、それぞれの疾患で特徴があり、アルツハイマー型認知症では、中央部の血流低下が見られます。
前頭側頭型認知症では、前頭部と側頭部に血流低下が見られます。レビー小体型認知症では、後頭部に血流低下が見られます。
それぞれの疾患の画像で左側は、左大脳半球を左側から見た脳表面です。
右側は、右大脳半球の内側を左から、つまり内側から見た脳表面です。また、脳血流の低下の強さを、緑色より黄色、さらに赤色と言う順で表現しています。
血流低下パターンは、それぞれの疾患で特徴があり、アルツハイマー型認知症では、中央部の血流低下が見られます。
前頭側頭型認知症では、前頭部と側頭部に血流低下が見られます。レビー小体型認知症では、後頭部に血流低下が見られます。
4.認知症の治療
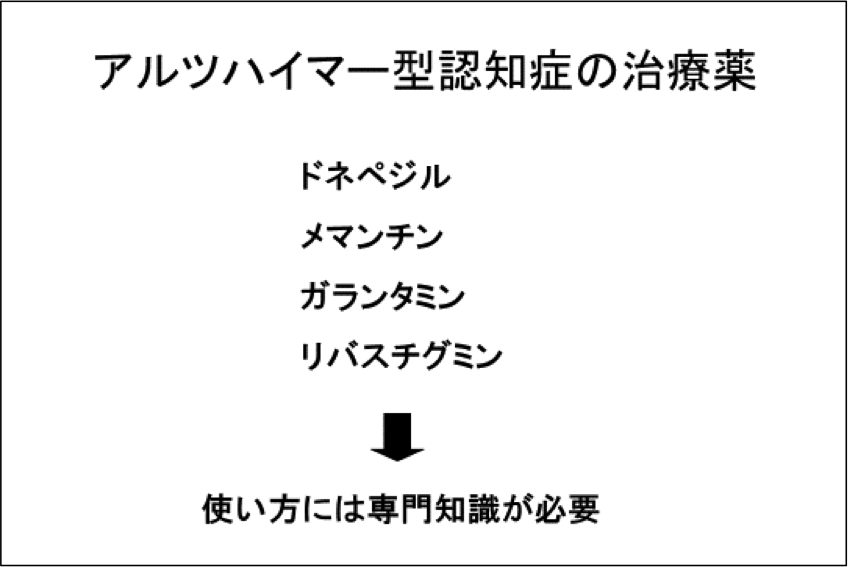
現在、わが国のアルツハイマー型認知症に対する治療薬は、4種類あります。
アセチルコリンエステラーゼ阻害薬には、ガランタミン、ドネペジル、リバスチグミンがあり、また、NMDA型グルタミン酸受容体阻害薬としてメマンチンがあります。
ガランタミンは1日2回、ドネペジル、メマンチンとリバスチグミンは1日1回投与です。
高齢者が多いため、特に副作用に配慮する必要があります。
徐脈傾向の患者には、アセチルコリンエステラーゼ阻害薬は適当でなく、腎機能低下者には、メマンチンやガランタミンは避ける必要があります。
また、メマンチンは、ふらつきや傾眠が見られこともあります。
このように、薬剤選択には専門知識が必要ですので、認知症専門医を受診されることが望ましい。
アセチルコリンエステラーゼ阻害薬には、ガランタミン、ドネペジル、リバスチグミンがあり、また、NMDA型グルタミン酸受容体阻害薬としてメマンチンがあります。
ガランタミンは1日2回、ドネペジル、メマンチンとリバスチグミンは1日1回投与です。
高齢者が多いため、特に副作用に配慮する必要があります。
徐脈傾向の患者には、アセチルコリンエステラーゼ阻害薬は適当でなく、腎機能低下者には、メマンチンやガランタミンは避ける必要があります。
また、メマンチンは、ふらつきや傾眠が見られこともあります。
このように、薬剤選択には専門知識が必要ですので、認知症専門医を受診されることが望ましい。
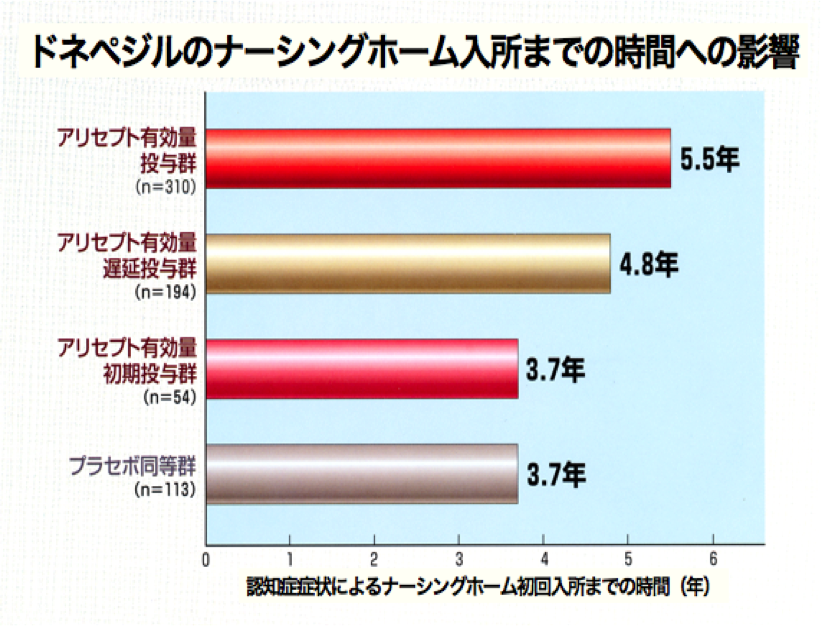
外国でのデータですが、服薬の効果と服薬継続の重要性が示されています。
認知症症状のため、在宅では困難になりナーシングホームに入所するまでの時間を、ドネペジル服薬群とプラセボ(偽薬)群とで比較しています。
プラセボ(偽薬)群では、3.7年で入所していますが、ドネペジル服薬群ではそれよりも長く、5.5年になっています。
最も重要なデータは、初期投与群、つまり途中で服薬を中止した群は、プラセボ(偽薬)群と同じ3.7年で入所しています。服薬は継続して意味があることを示しています。
認知症症状のため、在宅では困難になりナーシングホームに入所するまでの時間を、ドネペジル服薬群とプラセボ(偽薬)群とで比較しています。
プラセボ(偽薬)群では、3.7年で入所していますが、ドネペジル服薬群ではそれよりも長く、5.5年になっています。
最も重要なデータは、初期投与群、つまり途中で服薬を中止した群は、プラセボ(偽薬)群と同じ3.7年で入所しています。服薬は継続して意味があることを示しています。
運動には、「有酸素運動」と「無酸素運動」があります。
有酸素運動とは、軽度から中等度の力をかけて長時間行う運動で、多くの酸素を必要とします。
代表的な運度として、速歩きやサイクリングがあります。一方、無酸素運動とは、強い力をかけて短時間行う運動で、酸素をあまり必要としません。
代表的な運動として、筋力トレーニングや短距離走などがあります。有酸素運動をしますと、脳血流がよくなり脳が活性化されます。
有酸素運動とは、軽度から中等度の力をかけて長時間行う運動で、多くの酸素を必要とします。
代表的な運度として、速歩きやサイクリングがあります。一方、無酸素運動とは、強い力をかけて短時間行う運動で、酸素をあまり必要としません。
代表的な運動として、筋力トレーニングや短距離走などがあります。有酸素運動をしますと、脳血流がよくなり脳が活性化されます。

過去の懐かしい思い出を語り合ったり、誰かに話をすることで脳が刺激され、長く続けることで認知機能が改善することが明らかにされています。
5.周辺症状への対応
認知症治療で最も難しい問題は、周辺症状への対応です。治療は、あくまで患者にとって必要な場合に行われるべきです。
上記のように、介護者が楽になるために、認知症の人に薬を与えていけません。
小児科の先生に頼んで、夜鳴きする赤ちゃんに睡眠薬を飲ませるようなものです。
周辺症状は、ほとんどは介護者の不安から生じる介護者の訴えです。幻視や徘徊も認知症の人は困っていない場合がほとんどです。
幻視に対して介護者が騒ぎ立てたり、徘徊しないように認知症の人を抑止させようとすることに対して、認知症の人が一層不安になったり、興奮したりします。
介護者が周辺症状に対して、正しい理解をすれば、介護者の不安も減少し、認知症の人への対応も違ってきます。
認知症の人への正しい対応をして頂ければ、周辺症状もずいぶん減少します。
上記のように、介護者が楽になるために、認知症の人に薬を与えていけません。
小児科の先生に頼んで、夜鳴きする赤ちゃんに睡眠薬を飲ませるようなものです。
周辺症状は、ほとんどは介護者の不安から生じる介護者の訴えです。幻視や徘徊も認知症の人は困っていない場合がほとんどです。
幻視に対して介護者が騒ぎ立てたり、徘徊しないように認知症の人を抑止させようとすることに対して、認知症の人が一層不安になったり、興奮したりします。
介護者が周辺症状に対して、正しい理解をすれば、介護者の不安も減少し、認知症の人への対応も違ってきます。
認知症の人への正しい対応をして頂ければ、周辺症状もずいぶん減少します。
介護者から見ると問題行動であっても、認知症の人自身、訳が分らなくなって行動しているのではなく、認知症の人が持っている世界の中で考えた上での行動であるということを、常に考えていなければなりません。
たとえば、赤ちゃんが泣いたり、ぐずついたりすると、お腹がすいているのか、オシメが濡れているのか、どうしてそういうことをしているのかを親が考えます。
認知症の人が持っている世界を理解し、その世界に合わせて対応することが重要です。
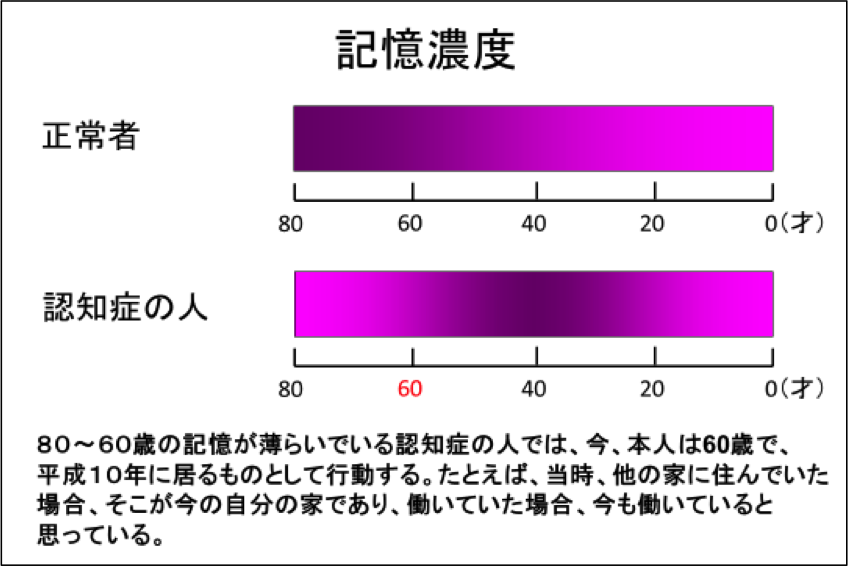
正常80歳の女性の記憶濃度を示しています。当然若い時代ほど、記憶が薄らいでいます。
下段は、80歳女性の人認知症の人の記憶濃度を表しています。
認知症の人では、最近の記憶も薄らぎ、仮に、80歳から60歳の間の記憶が曖昧なとき、現在、認知症の人は60歳と思い、平成8年の時代にいると思っているわけです。
たとえば、85歳の夫を、60歳と思っている患者から見るのですから、父と認識したり、55歳の子供を弟と思い込むわけです。認知症の人の世界では、正しく判断している訳です。
介護者には、認知症の人の間違いを是正しないで、弟の役を演じるように指導します。しばらく、席をはずして戻ってくると、正しく認識してもらえることがあります。
決して、介護者に認知症の人を叱責しないように注意します。
下段は、80歳女性の人認知症の人の記憶濃度を表しています。
認知症の人では、最近の記憶も薄らぎ、仮に、80歳から60歳の間の記憶が曖昧なとき、現在、認知症の人は60歳と思い、平成8年の時代にいると思っているわけです。
たとえば、85歳の夫を、60歳と思っている患者から見るのですから、父と認識したり、55歳の子供を弟と思い込むわけです。認知症の人の世界では、正しく判断している訳です。
介護者には、認知症の人の間違いを是正しないで、弟の役を演じるように指導します。しばらく、席をはずして戻ってくると、正しく認識してもらえることがあります。
決して、介護者に認知症の人を叱責しないように注意します。
置いたところを忘れ、盗まれたと思い込んで騒ぎ、さらに、最も身近にいる介護者を疑うようになります。
多くの場合、お金や通帳などをなくすわけですが、そのとき、介護者は認知症の人と同じように困って探すようにしましょう。
もし、介護者が先に見つけても、認知症の人が見つけるように誘導してください。「ほら、ここにあったよ。」と言うと、やっぱり介護者が盗んだのだということになります。
多くの場合、お金や通帳などをなくすわけですが、そのとき、介護者は認知症の人と同じように困って探すようにしましょう。
もし、介護者が先に見つけても、認知症の人が見つけるように誘導してください。「ほら、ここにあったよ。」と言うと、やっぱり介護者が盗んだのだということになります。

幻視は、レビー小体型認知症ではよく見られますが、アルツハイマー型認知症など他の認知症疾患でも見られます。
何もいないところに、人や子供、猫やねずみなどの小動物が見えると訴えます。認知症の人にとっては、実際に体験していることですので、見えるはずがないと説明しても意味がありません。
「私もさっき見たけど、どこかに行ったよ」「私がいるから大丈夫」、「一緒に退治しましょう」と言って安心させます。
決して、「そんな人いるわけないでしょ」と、認知症の人の言うことを否定しないことです。
重要なことは、幻視によって、大変なことにならないこと、認知症の人が困っていない場合は、薬物治療が必要でないことです。
何もいないところに、人や子供、猫やねずみなどの小動物が見えると訴えます。認知症の人にとっては、実際に体験していることですので、見えるはずがないと説明しても意味がありません。
「私もさっき見たけど、どこかに行ったよ」「私がいるから大丈夫」、「一緒に退治しましょう」と言って安心させます。
決して、「そんな人いるわけないでしょ」と、認知症の人の言うことを否定しないことです。
重要なことは、幻視によって、大変なことにならないこと、認知症の人が困っていない場合は、薬物治療が必要でないことです。

ほとんどの場合は、介護者の不適切な対応が原因です。認知症の人の行動を細かく注意したり、叱責したり、問題行動を改めさせようとすることが原因です。
認知症の人の気持ちに共感し、できるだけ注意したり叱責したりしないようにすると、興奮や暴言が少なくなります。
また、興奮している時は、なだめようとせず、その場を離れるようにしましょう。しばらくして、戻ると、興奮が収まっています。
認知症の人の興奮や暴言に対して、介護者側の原因を考えることが重要です。
認知症の人の気持ちに共感し、できるだけ注意したり叱責したりしないようにすると、興奮や暴言が少なくなります。
また、興奮している時は、なだめようとせず、その場を離れるようにしましょう。しばらくして、戻ると、興奮が収まっています。
認知症の人の興奮や暴言に対して、介護者側の原因を考えることが重要です。

徘徊は、認知症の人にとっては意味ある行動です。
たとえば、まだ会社に勤めていると思い込んで、会社行こうとしたり、何か用事を思い出して、出かけたりしようとします。
理由も聞かずに止めさせようとしてはいけません。
一緒に外へ出て、「今は夜だから、明日行こう。」「今日は、会社休みといっていたよ。」など、いきなり叱責しないようにしましょう。
たとえば、まだ会社に勤めていると思い込んで、会社行こうとしたり、何か用事を思い出して、出かけたりしようとします。
理由も聞かずに止めさせようとしてはいけません。
一緒に外へ出て、「今は夜だから、明日行こう。」「今日は、会社休みといっていたよ。」など、いきなり叱責しないようにしましょう。

夕方になるとソワソワと落ち着きがなくなったり、興奮しやすくなったり、家に帰りたいと言い出します。
認知症の人は、以前(幼少時)暮らしていたところが自分の家で、今居る家は他人の家と思っています。
夕方は晩ご飯の用意をしたりして、あわただしくなる時間帯のため、「いつまでもここにいて大丈夫かしら?、早く帰らないと迷惑になる。」と思ってしまうためと考えられます。
認知症の人の言葉を否定せずに、「夕飯ができているから、食べてから帰って。」、一緒に外へ出て、「今は遅いから泊まって、明日帰りましょう。」と言うと、安心して家に戻ることがあります。
認知症の人は、以前(幼少時)暮らしていたところが自分の家で、今居る家は他人の家と思っています。
夕方は晩ご飯の用意をしたりして、あわただしくなる時間帯のため、「いつまでもここにいて大丈夫かしら?、早く帰らないと迷惑になる。」と思ってしまうためと考えられます。
認知症の人の言葉を否定せずに、「夕飯ができているから、食べてから帰って。」、一緒に外へ出て、「今は遅いから泊まって、明日帰りましょう。」と言うと、安心して家に戻ることがあります。

ユマニチュードとは、イブ・ジネストとロゼット・マレスコッティら考案した認知症の人へのケアの手法です。
基本は「見る」「話す」「触れる」「立つ」という4つの柱です。「見る」介護者は、認知症の人と目線の高さを合わせることが大切です。認知症の人は視界が狭くなっているため、できるだけ近い距離(20cm)で長く見つめるようにしましょう。
「話す」優しい言葉を使い、認知症の人の手で払うような仕草にも、「大きく手を動かせましたね、元気で嬉しいです」など前向きな言葉を使います。
また、「タオルを持ってきました」「右腕を上げますね」などと介護の行為を、言葉にすることも重要です。
「触れる」背中や肩から優しく触れます。腕はつかまないで、下から支えるようにします。
「立つ」寝たきりや車椅子生活の人は、3次元の空間を認知する機会が失われ、認知の機能が低下します。
立つことによって多くの情報を得ることができ、「空間の中の自分」を自覚することもできます。
基本は「見る」「話す」「触れる」「立つ」という4つの柱です。「見る」介護者は、認知症の人と目線の高さを合わせることが大切です。認知症の人は視界が狭くなっているため、できるだけ近い距離(20cm)で長く見つめるようにしましょう。
「話す」優しい言葉を使い、認知症の人の手で払うような仕草にも、「大きく手を動かせましたね、元気で嬉しいです」など前向きな言葉を使います。
また、「タオルを持ってきました」「右腕を上げますね」などと介護の行為を、言葉にすることも重要です。
「触れる」背中や肩から優しく触れます。腕はつかまないで、下から支えるようにします。
「立つ」寝たきりや車椅子生活の人は、3次元の空間を認知する機会が失われ、認知の機能が低下します。
立つことによって多くの情報を得ることができ、「空間の中の自分」を自覚することもできます。


